Sophie, 48 ans, accompagne sa grand-mère depuis plusieurs années et a déjà vécu l’urgence d’une douleur thoracique inattendue. Cet article décrit, de façon pratique et accessible, comment se produit un infarctus du myocarde, quels signes doivent déclencher une réaction immédiate et quelles options thérapeutiques sont mises en œuvre aujourd’hui. Vous trouverez des indications claires sur la prise en charge d’urgence, les traitements médicamenteux à long terme, les principes de la réadaptation cardiovasculaire et les changements d’habitudes recommandés pour réduire le risque de récidive. Des ressources fiables et des liens institutionnels sont cités pour approfondir chaque point. Un fil conducteur, la situation de Sophie et de sa grand-mère, illustre les décisions à prendre et les étapes du suivi médical que toute personne concernée peut partager.
Signes et symptômes de l’infarctus du myocarde : reconnaître une crise cardiaque rapidement
La reconnaissance précoce d’un infarctus du myocarde augmente fortement les chances de survie. Il s’agit d’identifier des signes qui surviennent soudainement et qui persistent plus que quelques minutes.
Les symptômes classiques incluent une douleur ou une gêne thoracique prolongée, souvent décrite comme une pression intense ou un écrasement. Cette douleur peut irradier vers le bras gauche, la mâchoire ou le dos.
Des signes moins typiques doivent aussi alerter, surtout chez les personnes âgées et chez les femmes. Ils comprennent un essoufflement inhabituel, des sueurs froides, des nausées, une faiblesse soudaine ou une sensation d’étourdissement.
Liste des signaux d’alerte à connaître
- Douleur thoracique persistante : plus de 15 minutes, non soulagée par le repos.
- Essoufflement : survenant sans effort important.
- Sueurs froides et pâleur : associées à une grande anxiété ou à une faiblesse.
- Symptômes digestifs : nausée, vomissement, douleur abdominale
- Signes atypiques chez les seniors : malaise général, confusion ou chute
Sophie a constaté chez sa grand-mère une fatigue anormale suivie d’une douleur thoracique diffuse. Elle a composé le 15 immédiatement, ce qui a permis une prise en charge rapide. Cette réaction illustre l’importance de ne pas banaliser une douleur inhabituelle.
Que faire sur le moment ?
- Composer le 15 et alerter le SAMU pour une intervention médicalisée.
- Mettre la personne en position semi-assise et demander de garder le calme.
- Administrer de l’aspirine seulement si la personne n’y est pas allergique et si le médecin des secours l’indique.
- Éviter de donner de l’eau, des médicaments non prescrits ou de la nourriture sans avis médical.
Les services d’urgences pratiquent systématiquement un électrocardiogramme à l’arrivée pour confirmer un infarctus. Ce geste permet de distinguer un infarctus avec sus-décalage du segment ST, qui nécessite une procédure urgente d’angioplastie, d’autres formes moins aiguës.
| Symptôme | Fréquence chez les patients | Remarque clinique |
|---|---|---|
| Douleur thoracique | 70-85% | Souvent la manifestation la plus frappante |
| Essoufflement | 30-60% | Peut survenir seul chez les personnes âgées |
| Naussées / vomissements | 20-40% | Plus fréquent chez les femmes |
Des ressources comme Ameli et des fiches pratiques sur Doctissimo fournissent des supports visuels à partager avec les proches.
Pour conclure cette partie, gardez en mémoire que toute douleur thoracique inconnue doit conduire à un appel d’urgence. C’est la rapidité d’action qui conditionne la préservation du muscle cardiaque.

Causes et facteurs de risque de l’infarctus du myocarde : comprendre les mécanismes et les éléments déclenchants
L’infarctus du myocarde résulte le plus souvent d’une obstruction aiguë d’une artère coronaire. Cette obstruction provient d’un caillot qui se forme sur une plaque d’athérome déjà présente.
L’athérome est une accumulation de lipides, de cellules inflammatoires et de tissu fibreux qui rétrécit progressivement le diamètre de l’artère. Lorsque la plaque se rompt, un caillot se constitue et bloque la circulation, privant une zone du muscle cardiaque d’oxygène.
Plusieurs facteurs favorisent l’apparition de plaques et leur rupture. Les identifier permet de prioriser des actions préventives adaptées.
Principaux facteurs de risque
- Tabagisme : accélère l’athérosclérose et favorise la thrombose.
- Hypertension artérielle : sollicite la paroi artérielle et participe à la formation de plaques.
- Hypercholestérolémie : favorise le dépôt lipidique sur la paroi.
- Diabète : aggrave l’athérosclérose et altère la circulation microvasculaire.
- Sédentarité et surpoids : associés à un profil métabolique défavorable.
Les études publiées par des organismes reconnus tels que Inserm, Santé Publique France et la Fédération Française de Cardiologie décrivent l’association entre ces facteurs et le risque coronarien. Les professionnels utilisent ces données pour établir des parcours de prévention individualisés.
| Facteur | Effet sur le risque coronarien | Intervention recommandée |
|---|---|---|
| Tabac | Multiplication du risque par 2 à 3 | Arrêt complet et programme d’aide au sevrage |
| Hypertension | Augmentation progressive du risque | Contrôle tensionnel par hygiène de vie et médicaments |
| Cholestérol élevé | Contribue à la formation d’athérome | Statines et diététique ciblée |
Dans le cas de la grand-mère de Sophie, un bilan a révélé une hypertension mal contrôlée associée à un taux de cholestérol élevé et à un tabagisme ancien. Cette combinaison augmente la probabilité d’une récidive si des mesures correctrices ne sont pas appliquées.
Prise en charge préventive et ressources
- Dépistage régulier : contrôle du cholestérol, glycémie et tension.
- Education thérapeutique : information sur la diététique et l’activité physique.
- Soutien psychologique : gestion du stress et des facteurs comportementaux.
Pour des fiches pratiques et des outils d’évaluation, consultez des références reconnues comme Fondation Santé Durable et Top Santé. Ces sources offrent des guides adaptés au grand public.
Des ressources ciblées pour les personnes âgées sont disponibles sur teleassistance-seniors.net et détaillent la prévention du cholestérol ainsi que la gestion de l’hypertension. Un suivi médical régulier limitera la progression des lésions artérielles.
Pour synthétiser, la combinaison de facteurs métaboliques et comportementaux accélère la formation de plaques coronaires, rendant la prévention active indispensable. Prendre des mesures ciblées réduit le risque de survenue d’un infarctus.
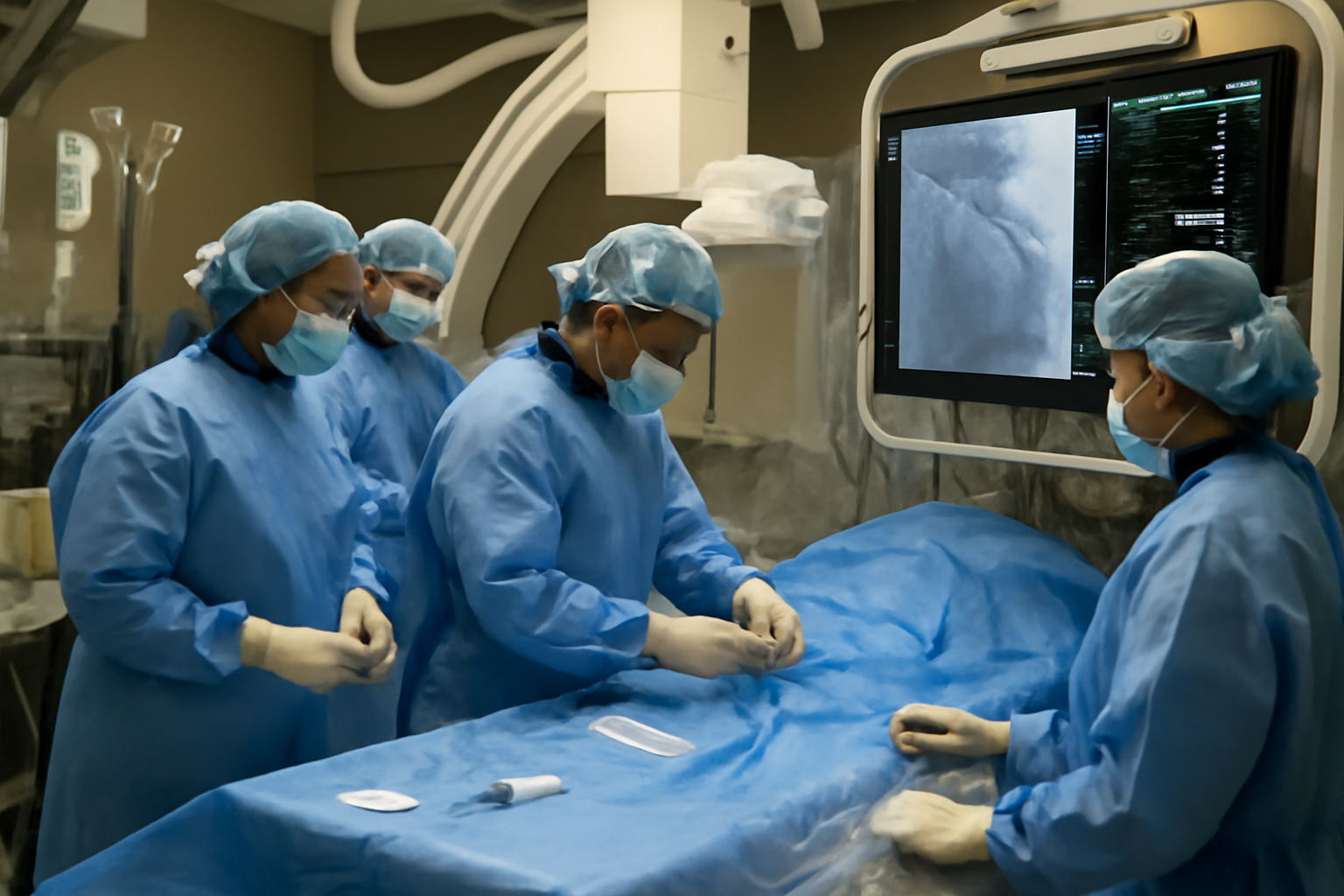
Prise en charge d’urgence et interventions : angioplastie, thrombolyse et protocoles actuels
La prise en charge d’un infarctus aigu s’organise autour d’un objectif simple : rétablir le flux sanguin vers le muscle cardiaque dans les meilleurs délais. Le temps écoulé entre l’apparition des symptômes et la restauration de la circulation conditionne l’étendue des lésions.
Dès l’arrivée des secours, un électrocardiogramme permet de confirmer le diagnostic et d’orienter la stratégie thérapeutique. Les traitements urgents comprennent la médication initiale, la thrombolyse ou l’angioplastie selon le délai et les possibilités locales.
Angioplastie coronaire percutanée (dilatation)
- Principe : élargir l’artère obstruée à l’aide d’un cathéter à ballonnet.
- Voie d’accès : artère fémorale ou radiale via une petite incision.
- Pose de stent : insertion d’un ressort métallique pour maintenir le vaisseau ouvert.
Si le délai entre le début des signes et la prise en charge en centre spécialisé est inférieur à 90 minutes, l’angioplastie est la procédure privilégiée. Elle permet de restaurer rapidement la perfusion et limite la nécrose myocardique.
Thrombolyse
- Principe : injection d’un médicament thrombolytique pour dissoudre le caillot.
- Indication : retenue lorsque le délai de transfert pour angioplastie dépasse 90 minutes.
- Risque : saignement grave, dont l’hémorragie cérébrale dans environ 1% des cas.
Les équipes d’urgence administrent également des analgésiques, des dérivés nitrés pour dilater les artères, ainsi que des médicaments visant à fluidifier le sang. Ces mesures stabilisent le patient avant l’intervention.
| Intervention | Fenêtre temporelle | Avantage principal |
|---|---|---|
| Angioplastie | < 90 minutes | Réouverture mécanique rapide, réduction des séquelles |
| Thrombolyse | > 90 minutes ou absence d’accès à un centre | Dissolution pharmacologique du caillot |
| Traitement médical initial | À tout moment | Stabilisation hémodynamique et analgésie |
La coordination régionale des réseaux d’urgences permet d’orienter les patients vers les structures adaptées. Des protocoles nationaux et locaux, relayés par des organismes comme la Ligue Cardiologique Française et la Fédération Française de Cardiologie, assurent la mise en œuvre de ces parcours.
Le cas de la grand-mère de Sophie montre l’importance d’un transfert rapide vers un centre intervenant en cardiologie interventionnelle. Cette prise en charge a permis de limiter la zone de nécrose et d’améliorer le pronostic.
En synthèse, l’urgence est guidée par le temps et par l’accès aux ressources interventionnelles. Une organisation efficace des transports et des services hospitaliers réduit les séquelles cardiaques.
Traitements médicamenteux à long terme : le protocole BASIC et autres stratégies pharmacologiques
Après la phase aiguë, la prévention secondaire s’appuie sur un traitement médicamenteux prolongé et sur la correction des facteurs de risque. Le protocole souvent prescrit rassemble plusieurs familles de médicaments regroupées sous l’acronyme BASIC.
Le schéma BASIC comprend les bêtabloquants, les antiagrégants plaquettaires, les statines et les inhibiteurs de l’enzyme de conversion. Cette stratégie vise à prévenir la récidive et à stabiliser la paroi des artères.
Décomposition du protocole BASIC
- Bêtabloquants : réduisent la fréquence cardiaque et la pression artérielle, diminuant la demande en oxygène du cœur.
- Antiagrégants plaquettaires : l’aspirine est souvent prescrite pour prévenir la formation de nouveaux caillots.
- Statines : abaissent le cholestérol LDL et contribuent à la stabilisation des plaques d’athérome.
- IEC (inhibiteurs de l’enzyme de conversion) : abaissent la tension artérielle et protègent la fonction cardiaque.
En complément du traitement, la correction des facteurs de risque prescrit une révision des habitudes alimentaires et une réévaluation régulière des paramètres biologiques. Les médecins ajustent les traitements en fonction du profil de chaque patient.
| Médicament | Objectif | Effets secondaires fréquents |
|---|---|---|
| Bêtabloquant | Réduction de la charge cardiaque | Fatigue, bradycardie |
| Aspirine (antiagrégant) | Prévention des thromboses | Risques de saignement digestif |
| Statines | Baisse du LDL-cholestérol | Céphalées, douleurs musculaires |
Des ressources en ligne complètent l’information délivrée en consultation. Parmi elles, MedecinDirect, Patient.info et Apollo Hospitals décrivent les schémas thérapeutiques et les effets attendus.
Calculateur de risque cardiovasculaire
Estimation approximative sur 10 ans. Informations fournies à titre informatif uniquement. Consultez un professionnel de santé pour un avis médical.
— %
Risqué : —
Appuyez sur « Calculer le risque » pour obtenir une estimation.
Les équipes pluridisciplinaires qui suivent Sophie et sa grand-mère ont mis en place un traitement BASIC adapté, associé à un suivi régulier. Cet accompagnement combine prescriptions, conseils diététiques et programmes d’activité physique adaptés.
Adhérence au traitement et suivi
- Planning de consultations : contrôle trimestriel avec le médecin traitant et bilan annuel chez le cardiologue.
- Examens biologiques : surveillance du cholestérol, dépistage du diabète et évaluation de la fonction rénale.
- Education thérapeutique : comprendre le but de chaque médicament pour améliorer l’observance.
Des plateformes spécialisées et des associations comme la Fédération Française de Cardiologie et Cardiologie TV proposent des outils pédagogiques pour les patients et les aidants.
Pour résumer, le traitement médicamenteux après un infarctus combine plusieurs familles de médicaments visant une double finalité : protéger le cœur et prévenir la récidive. L’adhésion au traitement et le suivi médical régulier conditionnent l’efficacité de cette stratégie.
Réadaptation cardiovasculaire et adaptation du mode de vie : rééducation, suivi et qualité de vie après l’infarctus
La réadaptation cardiovasculaire vise à restaurer la capacité d’effort du patient et à réduire le risque de récidive. Malgré ses bénéfices démontrés, elle reste peu suivie, avec seulement 22,7 % des patients concernés qui y participent.
Ce programme débute généralement entre sept et dix jours après l’hospitalisation et s’étend sur plusieurs semaines. Il comprend des séances d’exercices, des prises en charge psychologiques et des ateliers d’éducation.
Un parcours individualisé permet d’adapter l’intensité des exercices au profil et aux comorbidités de chaque patient. Des équipes pluridisciplinaires supervisent la progression et gèrent les complications éventuelles.
Composantes de la réadaptation cardiovasculaire
- Exercice physique encadré : marche, cycloergomètre, exercices de renforcement doux.
- Education nutritionnelle : rééquilibrage alimentaire avec diminution du sel et des graisses saturées.
- Support psychologique : prise en charge de l’anxiété et accompagnement pour reprendre une vie active.
- Ateliers pratiques : gestion des traitements et des symptômes au quotidien.
| Élément | Objectif | Durée typique |
|---|---|---|
| Programme d’exercice | Améliorer la capacité cardiaque | 3 semaines en établissement, puis suivi à domicile |
| Ateliers éducatifs | Réduire les facteurs de risque | Sessions hebdomadaires pendant le programme |
| Suivi psychologique | Réduire l’anxiété et restaurer la confiance | Selon les besoins du patient |
Les bénéfices mesurés incluent un regain de capacité cardiaque de l’ordre de 20 à 30 % après une vingtaine de séances ciblées. Ce gain se traduit par une meilleure autonomie et une diminution du risque de nouveaux événements coronaires.
Changer son mode de vie : recommandations pratiques
- Arrêt du tabac : indispensable pour réduire la progression de l’athérosclérose.
- Alimentation : privilégier fruits, légumes, poissons et huile d’olive, limiter sel et sucres ajoutés.
- Activité physique : 30 minutes de marche 4 à 5 fois par semaine si l’état le permet.
- Gestion du stress : techniques de relaxation et soutien psychologique.
Des contenus pratiques sont accessibles via des portails grand public et médicaux. Consultez notamment teleassistance-seniors.net pour des fiches adaptées aux aidants, ainsi que des articles sur lutte contre le cholestérol et gestion de l’hypertension.
Sophie a accompagné sa grand-mère tout au long du programme de réadaptation. La participation a amélioré la confiance de cette dernière et a diminué sa fréquence d’hospitalisation. Ce cas illustre l’effet bénéfique d’un suivi structuré.
En synthèse, la réadaptation associée à des changements durables de l’hygiène de vie offre une réelle opportunité d’améliorer la qualité de vie et de diminuer la probabilité d’un nouvel événement. L’engagement du patient et de son entourage favorise la réussite du parcours.
Questions fréquentes et réponses pratiques
Quelle est la première chose à faire si vous suspectez un infarctus ? Composez le 15 et signalez clairement une douleur thoracique suspecte. Les secours organiseront l’évaluation et le transport vers le service adapté.
Combien de temps dure la réadaptation ? Le programme intensif dure généralement trois semaines, suivi d’un maintien des activités à domicile. La durée peut varier selon l’âge et les comorbidités.
L’aspirine est-elle toujours indiquée ? L’aspirine est souvent prescrite sauf contre-indication. Respectez l’avis médical et signalez toute allergie ou trouble hémorragique.
FAQ
Comment distinguer une indigestion d’une douleur cardiaque ? Une douleur cardiaque est souvent plus intense, irradiante et s’accompagne d’essoufflement ou de sueurs froides. En cas de doute, appelez le 15.
Peut-on pratiquer une activité physique après un infarctus ? Oui, sous encadrement médical et après évaluation. La réadaptation propose des programmes progressifs adaptés à chaque patient.
Quel rôle pour les aidants familiaux ? Les aidants facilitent l’observance des traitements, accompagnent aux rendez-vous et participent aux changements d’habitudes. Le soutien familial améliore les résultats cliniques.
Où trouver des informations fiables ? Consultez des sources institutionnelles comme Inserm, Ameli, Santé Publique France, la Fédération Française de Cardiologie et des sites médicaux validés tels que lemedecin.fr ou Top Santé.
Enfin, retenez que la clé d’un meilleur pronostic combine une réaction rapide en urgence, une optimisation du traitement et un accompagnement durable par la réadaptation et le suivi médical. Cette stratégie protège l’autonomie et augmente les chances de récupération.


